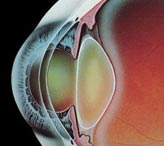
Известно, что среди наиболее распространенных заболеваний органа зрения офтальмологи во всем мире обязательно упоминают катаракту – состояние патологического помутнения хрусталика. Изменение прозрачности самой главной естественной линзы глаза связано с нарушением свойства белковых молекул на клеточном уровне, из которых частично состоит хрусталик, а этот процесс, в свою очередь, может возникать под воздействием различных факторов.
Однако, кроме первичной формы патологии, которую чаще всего диагностируют на приеме у офтальмолога, согласно классификации заболеваний, существует также вторичная катаракта. Это состояние, которое возникает в качестве осложнения оперативного вмешательства по поводу коррекции изначально выявленных нарушений. Операция при катаракте включает в себя удаление хрусталика с его последующей заменой на интраокулярную искусственную линзу (ИОЛ). Искусственный хрусталик подбирается индивидуально с учетом всех особенностей состояния органа зрения пациента. В дальнейшем повторные вмешательства не требуются – ИОЛ полностью выполняет все функции оптического элемента. Однако любая операция подразумевает риск осложнений, несмотря на стремительное развитие технологий микрохирургических вмешательств. Поэтому в случае проведения экстракции хрусталика никто не может быть застрахован от формирования вторичных изменений в виде повторного нарушения прозрачности.
Причины появления вторичной катаракты
Хрусталик в естественном виде располагается в специальном капсульном мешке. Это защищает его от воздействия неблагоприятных факторов и позволяет сохранять подвижность для выполнения своих функций.
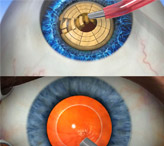
 Операция по поводу удаления катаракты затрагивает несколько структур глаза. Во время ее выполнения офтальмолог-хирург иссекает переднюю стенку капсулы, чтобы удалить пораженный хрусталик, имплантировать интраокулярную линзу и осторожно завершить вмешательство. Задняя капсула при этом остается без изменений – она служит опорой для интраокулярной линзы, обеспечивает ее надежную фиксацию и стабильное положение.
Операция по поводу удаления катаракты затрагивает несколько структур глаза. Во время ее выполнения офтальмолог-хирург иссекает переднюю стенку капсулы, чтобы удалить пораженный хрусталик, имплантировать интраокулярную линзу и осторожно завершить вмешательство. Задняя капсула при этом остается без изменений – она служит опорой для интраокулярной линзы, обеспечивает ее надежную фиксацию и стабильное положение.
Однако если причины вторичной катаракты и сопутствующих патологических процессов, которые привели к помутнению передней стенки капсулы, остаются без изменений, то можно ожидать появления похожих симптомов со стороны задней капсулы. Так и формируется вторичная катаракта.
Осложнение может возникнуть спустя несколько месяцев или даже лет. Проявляется оно в виде фиброзных изменений задней стенки капсульного мешка, при вторичной катаракте мутнеет задняя капсула хрусталика. Хотя достоверно причины развития и особенности патогенеза вторичной катаракты не определены, выделяют такие этиологические факторы:
- Фиброз. Фибротические процессы – это замещение любых тканей соединительнотканными элементами, которые нарушают прозрачность и не выполняют необходимые функции. Обычно развитию фиброза предшествуют различные воспалительные изменения, поэтому дополнительными факторами риска могут выступать увеит, сахарный диабет и другие метаболические расстройства.
- Патологическая регенерация. Одна из теорий возникновения заболевания – нарушение процессов регенерации после процедуры экстракции катаракты. Рост эпителиальных хрусталиковых волокон происходит не так, как в нормальной ситуации, что становится причиной изменения со стороны его прозрачности.
- Некорректный выбор ИОЛ. Риски развития осложнения значительно повышаются, если диаметр оптической части имплантируемой линзы превосходит определенные размеры.
Такое осложнение развивается примерно в 20% случаев. Обычно симптомы появляются не сразу, а в течение 1-1,5 лет послеоперационного периода. Пациентами со вторичной катарактой обычно становятся лица молодого возраста, а также дети. Кроме того, существуют особенности частоты возникновения болезни с учетом материала, из которого изготовлен искусственный хрусталик.
Симптомы заболевания
Первично после проведения операции человек ощущает улучшение зрения – имплантированная интраокулярная линза полноценно выполняет функции хрусталика. Однако через определенное время после замены помутневших элементов может наблюдаться постепенное ухудшение остроты зрения. Прогрессирование симптомов вторичной катаракты происходит постепенно, и через 1-1,5 года пациент получает клиническую картину, похожую на изначальные проявления катаракты.
Важно сразу обратить внимание на проявления таких признаков:
- прогрессирующее ухудшение остроты зрения;
- отсутствие четкости зрения при рассматривании предметов;
- ощущение «тумана» или «пленки» перед глазами;
- появление темных или светлых точек, пятен, бликов и других дискомфортных проявлений при рассматривании предметов;
- двоение в глазах;
- искажение предметов;
- расстройство темновой адаптации – ухудшение сумеречного и ночного зрения;
- ухудшение цветовосприятия;
- снижение контрастной чувствительности;
- появление цветных ореолов или ярких вспышек вокруг источников света;
- отсутствие эффекта от коррекции при помощи очков или контактных линз.
Длительный период времени основная жалоба пациентов – снижение остроты зрения, которое появляется по неизвестным причинам, не связанным с усилением зрительных нагрузок. Нарастающую зрительную дисфункцию при взгляде на близко и далеко расположенные объекты невозможно устранить при помощи эффективных ранее методов коррекции.
Постоянные нагрузки на орган зрения в попытках рассмотреть различные объекты становятся причиной формирования астенического синдрома – ощущения постоянной усталости, головных болей, головокружения, отсутствия физических сил и энергии.
Такие симптомы обычно становятся поводом к незамедлительному обращению к офтальмологу – после операции каждый пациент с особой внимательностью следит за состоянием своего органа зрения.
Первые признаки обычно появляются не раньше, чем через 3-6 месяцев после коррекции, поэтому любые изменения до этого времени можно считать временными функциональными.
Прогрессирование симптомов вызывает значительный дискомфорт, увеличивает нагрузку на зрительную и нервную систему, вызывает неудобства в работе и быту. Однако визуально со стороны органа зрения изменений не наблюдается, поскольку вторичная катаракта подразумевает локализацию патологического процесса в области задней стенки хрусталиковой капсулы, а имплантированная интраокулярная линза не подвергается видимому помутнению.
Методы диагностики
 Обращение пациента к офтальмологу всегда подразумевает тщательный сбор жалоб, данных анамнеза заболевания и жизни, подробного изучения хронологии возникновения проблем зрительной системы. После сопоставления фактов об оперативном вмешательстве в анамнезе и характерных симптомов помутнения хрусталика офтальмолог может сделать соответствующие выводы. Чтобы выявить патологию проводят комплекс диагностических методов способен подтвердить подозрения специалиста.
Обращение пациента к офтальмологу всегда подразумевает тщательный сбор жалоб, данных анамнеза заболевания и жизни, подробного изучения хронологии возникновения проблем зрительной системы. После сопоставления фактов об оперативном вмешательстве в анамнезе и характерных симптомов помутнения хрусталика офтальмолог может сделать соответствующие выводы. Чтобы выявить патологию проводят комплекс диагностических методов способен подтвердить подозрения специалиста.
Диагностический алгоритм в кабинете окулиста всегда включает в себя стандартные методики обследования:
- Визометрия. Изучение остроты зрения субъективным и объективным способами приводит к первичному заключению по поводу влияния патологии на зрительные функции. Современное диагностическое оборудование и возможность автоматической рефрактометрии исключает влияние субъективных факторов на точность результатов обследования. Также параллельно проводится коррекция и оценка влияния различных линз на показатели остроты зрения.
- Периметрия. Определение полей зрения – важный метод диагностики, который позволяет изучить наличие выпадений определенных участков, дисфункцию центрального или периферического зрения.
- Осмотр глазного дна. Этот способ обследования позволяет оценить состояние сосудов и диска зрительного нерва, что помогает определить, в каком отделе зрительной системы возникают нарушения. Также в случае подозрения на развитие вторичной катаракты важно исключить отслойку сетчатки и проблемы, локализованные в макулярной области.
- Тонометрия. Измерение внутриглазного давления важно проводить каждому пациенту в возрасте старше 40 лет, а в данном случае метод позволит исключить глаукому.
- Биомикроскопия. Щелевая лампа позволяет безболезненно оценить состояние оптических сред и структур переднего отдела глаз с многократным увеличением. Также этот метод дает возможность исключить отечные и другие процессы в передней части глазного яблока, что важно для дифференциальной диагностики.
При необходимости врач назначает пациенту дополнительные способы визуализации процессов, которые происходят во внутриглазных средах:
- УЗИ. Диагностика при помощи ультразвука дает возможность оценить особенности строения внутренних элементов глаза, расположение имплантированной интраокулярной линзы и получить другие важные сведения для диагностики заболеваний зрительной системы.
- ОКТ. Оптическая когерентная томография – это относительно новый метод, который применяется для изучения топографических особенностей внутриглазных структур. Патологические изменения задней камеры, которые становятся причиной вторичной катаракты, чаще всего выявляются именно на ОКТ. Метод также позволяет исключить отек структур в макулярной области.
Однако если характерные изменения внутри глаза еще не успели сформироваться, можно косвенно оценить причины выявленных симптомов при помощи лабораторных методов исследования:
- Измерение специфических биомаркеров. Уровень провоспалительных и противовоспалительных биологических агентов может свидетельствовать о наличии и степени выраженности патологического процесса.
- Уровень антител. Титр специфических защитных структур, которые целенаправленно воздействуют на хрусталиковую ткань, повышается при значительном риске развития вторичной катаракты.
Лечение вторичной катаракты
 Современный уровень развития офтальмологии и микрохирургии позволяет полностью восстановить зрительные функции даже в случае появления такого осложнения лечения катаракты. Однако консервативные методы терапии не в состоянии изменить течение осложнения оперативного вмешательства при катаракте.
Современный уровень развития офтальмологии и микрохирургии позволяет полностью восстановить зрительные функции даже в случае появления такого осложнения лечения катаракты. Однако консервативные методы терапии не в состоянии изменить течение осложнения оперативного вмешательства при катаракте.
Хирургические методики лечения также постоянно совершенствуются, применяется лазерное и ультразвуковое оборудование, малоинвазивные технологии и щадящие техники. Обычно офтальмологи предлагают такую схему оперативного лечения вторичной катаракты:
- Лазерная дисцизия. Дисцизия при помощи высокоточного лазера подразумевает нанесение небольших перфораций и удаление патологических разрастаний соединительной ткани. Поскольку введение пациента в наркоз не требуется, уже спустя несколько часов после операции можно самостоятельно покинуть клинику. Лазерная дисцизия подразумевает фотодеструкцию помутненных тканей, которые образовались в участках задней хрусталиковой капсулы. Осложнения вмешательства сводятся к минимуму за счет отсутствия повышенных температурных реакций и коагуляционного действия.
- Автоматизированная аспирационно-ирригационная методика. Эпителий, который пролиферировал, можно удалить с помощью специальной системы. Капсульное кольцо при необходимости также можно удалить или заменить.
Противопоказаниями к современным лазерным методикам лечения могут быть такие состояния:
- рубцовые изменения роговицы;
- отек роговичных элементов или макулярной области;
- воспалительные изменения любого участка зрительной системы;
- разрывы сетчатки.
Удаление катаракты вторичного типа при помощи лазерной методики показано пациентам с ухудшением качества жизни за счет симптомов, а также в случае угрозы развития патологии сетчатки.
Прогноз
Считается, что при условии своевременной диагностики и правильно выбранной тактики лечения прогноз для жизни и трудоспособности пациента благоприятный. Однако если оставить симптомы осложнения без должного внимания, в дальнейшем возможна необратимая потеря зрительных функций.
Длительное течение вторичной формы катаракты грозит потерей зрения, которая в дальнейшем перестает поддаваться классическим методам коррекции. Повреждение роговицы во время операции также может осложнить течение основного заболевания. Обычно оно ассоциируется с высокой вероятностью дополнительных заболеваний органа зрения. Воспалительные процессы могут проходить с осложнениями в виде нарушений различных тканей органа зрения и глубокого воспаления его структурных элементов.
Существуют также средства профилактики вторичной катаракты – грамотный подход к планированию первичной операции, индивидуальный подбор модели и материала интраокулярной линзы. Пациентам также важно придерживаться всех рекомендаций офтальмолога в послеоперационном периоде, применять согласно схеме противовоспалительные препараты и другие лекарственные средства местного и общего действия.