Болезнь Бетта – это генетическая патология органов зрения, вызывающая изменения в центральной части сетчатой оболочке, которая называется макула. На ранних стадиях характеризуется бессимптомным течением, но по мере прогрессирования заболевания снижается сила зрения, появляется слепая зона в центральной части поля зрения.
Появление и прогрессирование болезни Беста обусловлено генетическими аномалиями – мутированным геном VMD2. Зона, в которой он локализован, известна медикам как участок накопления генов, которые отвечают за образование многих гетерогенных наследственных болезней, поражающих органы зрения, а также сопровождающихся умственной отсталостью, избыточной массой тела, тугоухостью и прочими заболеваниями.
Наследования заболевания осуществляется по аутосомно-доминантному пути. Это значит, что отсутствует зависимость риска появления болезни Беста от пола и от того, насколько тяжело она протекает у родителей. Патология характеризуется повышенной пенетрантностью, то есть возникает у большей части носителей патологического гена.
Болезнь Беста является редкой патологией и развивается у одного из десяти тысяч людей. Провоцирующих факторов, вызывающих проявление патологического процесса при наличии генетической предрасположенности, не обнаружено.
Клинические проявления
На первых этапах болезнь Беста протекает бессимптомно, поэтому чаще обнаруживается случайно на медосмотре. Клинические проявления возникают лишь по мере прогрессирования заболевания.
Патология проявляется в возрасте от 5 до 15 лет. Среди жалоб – стремительное ухудшение силы зрения (всегда сразу на обоих глазах), ребенку сложно читать мелкий шрифт на близком расстоянии. Также ухудшается восприятие цвета, «мерцают огоньки», образуются «вспышки». Изменения чаще всего характеризуются несимметричностью, но всегда двусторонние. Сила зрения существенно меняется от 0.01 до 1.0 в зависимости от стадии заболевания.
Необходимо отличать болезнь Беста от вителлиформной макулодистрофии взрослых. Данная патология тоже считается наследственной, однако ее появление и развитие происходит позднее (после 40 лет). Характеризуется субретинальным поражением в центре сетчатой оболочки. В отличие от болезни Беста размер изменений всегда намного меньше, и они не увеличиваются.
Причины развития заболевания
На сегодняшний день не установлен патофизиологический механизм болезни Беста. Есть мнение, что при этом заболевании аномально накапливаются элементы, схожие с липофусцином – коричнево-желтые пигментные гранулы, которые имеют гликопротеиновую природу, встречающиеся в каждом внутреннем органе. Происходит скопление этого элемента между пигментным эпителиальным слоем сетчатой оболочки и слоем фоторецепторов (чувствительные к свету сенсорные нейроны сетчатки зрительного органа), а также разрушение нервных элементов сетчатой оболочки.
Большая часть внешних участков светочувствительных нейронов подвергается абсолютному разрушению, внутри их накапливаются мукополисахариды, в результате возникают изменения сетчатой оболочки.
Происходит отделение эпителиального слоя от чувствительных к свету нейронов и формирование желтого образование, то есть кисты, локализованной обычно в центре сетчатой оболочки.
Стадия заболевания
Болезнь Беста – заболевание, всегда протекающее в несколько этапов, завершающихся формированием рубца в центре сетчатой оболочки. Всего стадии четыре:
- Превителлиформная. Является предшественником образования кисты. На этом этапе болезни Беста изменяется пигментация в макуле, появляется много небольших желтых очагов. Заметить характерные симптомы можно при помощи электроокулографии.
- Вителлиформная дистрофия Беста. Происходит образование типичной вителлиформной кисты, при осмотре напоминающей «яичный желток» достаточно большого диаметра. Для изменений характерен асимметричный и почти всегда двусторонний характер, а также несоответствие офтальмоскопических изменений высокой силе зрения – даже у пожилых людей данное значение составляет 0.4-0.9.
- Разрыв и рассасывание кисты. Сила зрения ухудшается, больной испытывает трудности с чтением мелкого шрифта.
- Образование фиброглиального рубца в области кисты. Кроме того, на данном этапе может развиться субретинальная неоваскуляризация – формирование новых сосудов под сетчатой оболочкой. Сила зрения ухудшается еще больше, появляются слепые участки в поле зрения.
Возможные осложнения
По мере прогрессирования болезни Беста возможно развитие осложнений. Наиболее распространенные из них – это появление сквозных разрывов в зоне макулы, снижение силы зрения и образование пятен в поле зрения. Отслоение сетчатки встречается редко.
Возможно образование субретинальной неоваскуляризации – формирование новых сосудов в области глазного дна. Это может привести к инвалидности пациента с синдромом Беста, поскольку происходит устойчивое понижение центральной силы зрения. При этом полностью больной не слепнет.
Из-за того, что осложнения заболевания очень серьезные, первые признаки болезни Беста должны стать основанием для незамедлительного обращения к врачу.
Как диагностировать заболевание
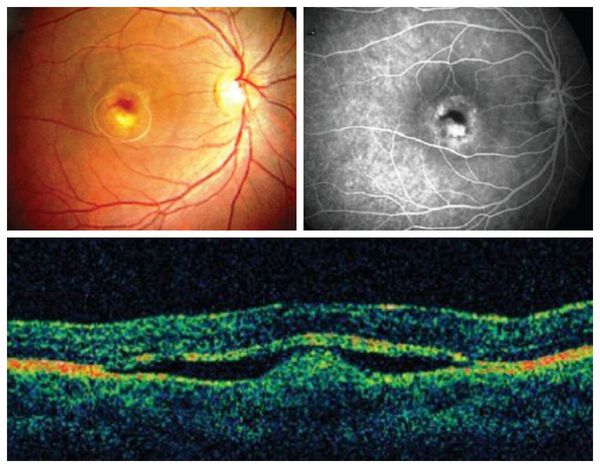
Для диагностики болезни Беста нужно провести несколько обследований. Прежде всего, осматривается глазное дно, проводится флюоресцентная ангиография (ФАГ) сосудов сетчатой оболочки, электроокулография. При обследовании в зависимости от стадии патологического нарушения обнаруживаются точки желтого цвета или локализованные в ее центре вителлиформные кисты. Когда они разрываются (на третьей стадии заболевания) глазное дно при обследовании имеет вид «яичницы-болтуньи». Также на всех стадиях болезни Беста возможно возникновение ретинальных кровоизлияний, которые тоже можно обнаружить при осмотре. На четвертой стадии заболевания происходит формирование псевдогипопиона, видны отложения пигмента в зоне желтого пятна.
Диагностировать болезнь Беста можно в первую очередь по аномальным результатам электроокулографии, регистрируемым еще до образования первых клинических проявлений на глазном дне. Патогномическим симптомом заболевания является уменьшение коэффициента Ардена – соотношения биологического потенциала зрительных органов при свете и его отсутствии.
Флюоресцентная ангиография дает возможность обнаружить болезнь Беста даже при отсутствии симптомов. Изменения сетчатой оболочки зависят от этапа развития патологии. На ранних стадиях заболевания заметны небольшие окончатые образования и зоны с местной повышенной флюоресценцией (свечением). Для этапов, когда сформировалась киста, характерным является полное отсутствие свечения. На третьем этапе она видна лишь в верхнем участке кисты, внизу – ее нет.
Сейчас для человека с болезнью Беста, а также его родственников, обязательным является обследование у генетика.
Важна дифференциальная диагностика заболевания от других офтальмологических патологий:
- Болезнь Коатса – врожденное негенетическое заболевание, для которого характерны дефекты сосудов сетчатой оболочки зрительного органа. Оно иногда приводит к тому, что человек полностью или частично теряет зрение. На ранних этапах патология, как и болезнь Беста, протекает бессимптомно. Обычно обнаруживается в раннем возрасте на профилактических медосмотрах, которые проводятся в дошкольных и школьных учреждениях. Особенностью болезни Коатса является ее односторонний характер. Только у 5-8% пациентов патологический процесс затрагивает оба глаза. Мальчики больше подвержены этому заболеванию, чем девочки. Диагностирование патологии осуществляется на основании офтальмоскопии. У большей части больных при обследовании обнаруживаются дефекты сосудов – макро- и микроаневризмы, сосудистые звездочки. Обычно эти дефекты локализованы в височной половине сетчатой оболочки.
- Острый хориоретинит (прежде всего, токсоплазмозного происхождения). Это паразитарная болезнь зрительных органов, которая характеризуется скрытой или хронической формой. Обычно поражение при остром хориоретините одностороннее, что его отличает от болезни Беста. При отсутствии своевременных лечебных мероприятий сила зрения стабильно снижается. Сложности при диагностировании часто появляются при обследовании пациентов с приобретенной токсоплазменной инфекцией и экссудативно-геморрагическими изменениями в центре сетчатой оболочки, напоминающие ветиллиформные очаги с субретинальными кровоизлияниями, характерными для болезни Беста. У больных обычно внезапно, резко и существенно снижается сила зрения, иногда изменяющаяся до 0.01-0.2. Во время статистической периметрии обнаруживается высокий порог светочувствительности. На электрокулографии обычно изменений нет. Чтобы подтвердить и верифицировать токсоплазменную инфекцию, надо провести иммунологическое исследование, сдать анализы на антитела к токсоплазме или провести ПЦР-диагностику. У 95% пациентов с острым хориоретинитом токсоплазмозного происхождения получается полностью вылечить, возможно восстановление силы зрения до начальных параметров.
- Болезнь Штаргардта. Имеет также название «ювенильная макулярная дегенерация». Это врожденная патология, при которой мутация переходит по наследству. Чаще начало заболевание приходится на молодой возраст, при этом поражается центр сетчатой оболочки, как и при болезни Беста. Отличается тем, что быстро прогрессирует, часто вызывая инвалидность. Для патологии характерна симметричность и поражение сразу двух глаз. Характерными симптомами для нее считаются атрофия сосудистой оболочки, глаукома, изменение цвета пораженного участка. В зоне макулы на уровне пигментного эпителиального слоя обнаруживаются скопления темно-коричневого пигментного вещества, окруженного участками де- и гиперпигментации. Данные скопления не похожи на вителлиформные желтоватые изменения при болезни Беста.
- Отслоение пигментного эпителиального слоя сетчатой оболочки. Образуется, когда нарушено правильное соединение пигментного эпителиального слоя сетчатой оболочки с самым внутренним ее слоем. Провоцирующими факторами, приводящими к развитию этого состояния, являются сосудистые заболевания, воспаления, дистрофические поражения. Возможно долгое существование заболевания без прогрессирования, спонтанное пропадание, а в результате инвазии сосудистой оболочки зрительного органа переход в геморрагическое отслоение. Трудности в диагностировании возникают, если клиническая картина нетипична или произошли экссудативные изменения в центре сетчатой оболочки. Как правило, заболевание носит односторонний характер. На общей электроретинографии изменений нет, электроокулография обычно нормальная. На последнем этапе отслоения может быть зарегистрирована повышенная флюоресценция на ФАГ.
- Вителлиоформная дистрофия у пациентов взрослого возраста. От болезни Беста отличается тем, что развитие двусторонней макулодистрофии происходит после 40 лет. Для нее характерно то, что макула поражается симметрично с местными изменениями. Патологические изменения обычно обладают формой круга, желтоватой окраской и маленькими размерами (до половины диаметра диска зрительного нерва), которые не увеличиваются. Причем зрение практически не нарушается. Происходит диффузное скопление веществ, похожих на липофусцин, в разных местах – в пигментном эпителиальном слое, внутри чувствительных к свету нейронов, клетках Мюллера, иногда – в стекловидном теле.
Способы терапии
В настоящее время нет ни одного способа лечения болезни Беста. Возможно только снижение скорости образования кист, предотвращение их разрывания и появления осложнений, ухудшающих силу зрения больного. Для этого используется терапия, целью которой является восстановление церебрального кровотока, а также антиоксидантное лечение, назначаются витаминные комплексы.
Возможно, в дальнейшем при лечении болезни Беста станут использовать способы биохимии и молекулярной генетики или процедуры, помогающие нормализовать прохождение жидкости сквозь пигментный эпителиальный слой сетчатой оболочки, приостановить скопление липофусцина и влияние на остальные стадии патогенеза.
Профилактические меры и прогноз
Прогноз болезни Беста, касающийся зрительных функций довольно благоприятный. Поскольку патология характеризуются медленным течением, снижение силы зрения происходит постепенно, причем затрагивается лишь центральное зрение, а периферическое сохраняется. За счет этого возможна хорошая адаптация больного, сохранение трудоспособности и возможности читать.
При выявлении патологии доктор обязан проинформировать пациента о вариантах ее течения, вероятности ее развития у будущего ребенка и возможных прогнозах. Рекомендована консультация врача-генетика.
Близким родственникам нужно пройти офтальмологическое обследование. Самому больному показано регулярное наблюдение у врача. Чтобы избежать отставания в развитии пациентов детского и подросткового возраста, нужно своевременно использовать средства реабилитация для людей со слабым зрением.