Бленнорея — осложненная нагноением форма конъюнктивита, которая диагностируется у детей и взрослых. Наиболее распространенной причиной офтальмологической патологии является гонококковая инфекция, а также ряд других бактерий, вирусов и простейших. При отсутствии своевременной терапии бленнорея способна вызвать изъязвление роговицы, атрофию глазного яблока и необратимую слепоту. Основная мера борьбы с ней — применение локальных и системных антибиотиков.
Общее описание заболевания
Согласно официальной терминологии, бленнорея — это острое инфекционное воспаление слизистой оболочки глаза (конъюнктивы), сопровождающееся образованием обильного гнойного отделяемого. До появления современных антисептиков и антибиотиков заболевание часто диагностировалось у детей, появившихся на свет от зараженной половыми инфекциями матери. Существует даже специфический термин — бленнорея новорожденных, который является разновидностью патологии по типу передачи инфекции. В настоящее время частота диагностирования бленнореи у малышей снижена, и чаще она обнаруживается у взрослых.
Официальная классификация выделяет два вида патологии в зависимости от возбудителя:
- гонобленнорея — воспаление конъюнктивы, спровоцированное гонококками;
- негонококковая бленнорея — воспаление, спровоцированное золотистым стафилококком, кишечной палочкой, другими бактериями, кроме гонококков.
По течению заболевания и времени его возникновения выделяется две формы — бленнорея новорожденных и взрослых. В первом случае воспаление возникает впервые у ребенка, рожденного от женщины, зараженной половыми инфекциями, а во втором — у взрослого человека при несоблюдении личной гигиены. Обе формы бленнореи проявляются и лечатся одинаково.
По ощущениям клиническая картина при бленнорее почти не отличается от банального конъюнктивита, но имеет крайне специфичный внешний признак: обильное гноетечение из глаз, которое не оставляет сомнений при постановке диагноза.
Причины бленнореи
Основные причины бленнореи — бактерии, кокки и другая флора, для которой идеальной средой обитания являются слизистые оболочки, в том числе половых органов, ротовой полости и век. Заражение конъюнктивы патогенной флорой может произойти несколькими способами:
- при продвижении ребенка через родовые пути зараженной матери во время рождения;
- внутриутробно через амниотическую жидкость при затяжных родах или раннем вскрытии околоплодного пузыря у женщин, зараженных половыми инфекциями;
- прямым заносом флоры на слизистую глаз (через руки, грязное полотенце, общую косметику) в нарушение принципов личной гигиены.
В первых двух случаях речь идет о бленнорее у новорожденных, а в третьем — обо всех формах заболевания, так как контактное обсеменение слизистых характерно и для новорожденных, и для взрослых.
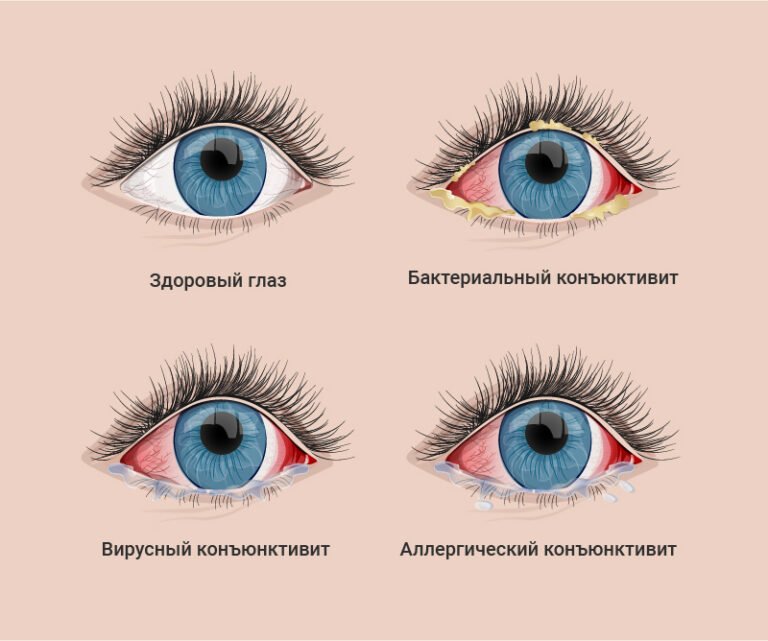
По статистике, вызывать острую бленнорею могут разные формы бактерий, кокков, палочек. Наиболее распространенными возбудителями болезни являются:
- гонококк — возбудитель гонореи половых путей;
- хламидия трахоматис — возбудитель уретрального хламидиоза;
- стрептококки — патогенные аэробы, вызывающие воспаления кожи, мягких тканей и слизистых оболочек (скарлатина, фарингит, ангина, миокардит, остеомиелит, эндокардит);
- пневмококки — разновидность стрептококка, вызывающая воспаление легких, бронхиты, менингит, отит и другие сложные воспаления;
- кишечная палочка — энтеротоксигенный микроорганизм, вызывающий тяжелые формы гнойных воспалений, сепсис, энтерит и колит, изнуряющую диарею;
- палочка Коха — микобактерия, возбуждающая туберкулез и способная поражать не только легкие, но и костные ткани, слизистые оболочки, головной мозг.
Больше половины всех случаев, когда поставлен диагноз бленнореи, на конъюнктиве обнаруживается гонококк. Примерно в 30% случаев он ассоциирован с другими возбудителями ИППП (хламидии).
Симптомы заболевания
Клинически офтальмобленнорея проявляется характерными для воспаления конъюнктивы симптомами:
- покраснением конъюнктивы с последующим распространением гиперемии на роговицу;
- плотной отечностью конъюнктивы и век, при которой сложно отодвинуть их и тем более завернуть;
- жжением, ощущением инородного тела в глазах;
- появлением скудного серозного отделяемого;
- кровоточивостью конъюнктивы при попытке прикоснуться к ней или очистить от экссудата.
Перечисленные симптомы бленнореи сохраняются до 2-3 суток, а потом плотность век уменьшается, вместе с размягчением начинается обильное гноетечение из глаз. Оно сопровождается засыханием гноя на ресницах, из-за чего могут возникать проблемы с размыканием век после сна. Иногда, когда в ходе осмотра страдающего бленнореей ребенка врач пытается приоткрыть слипшиеся веки, из-под них вырывается струйка гноя. Если не проводить лечение бленнореи, такая картина может сохраняться до 3 недель.
Далее интенсивность воспаления снижается, начинается папиллярная гипертрофия конъюнктивы. При бленнорее на этой стадии наблюдаются структурные изменения слизистых оболочек: на них формируются складки, сосочки, фолликулы (пузырьковые новообразования). Количество гнойных выделений снижается, а спустя еще 1-3 недели внешние симптомы бленнореи исчезают, конъюнктива обретает нормальный вид.
При тяжелом развитии бленнореи на острой стадии воспаления на слизистых оболочках глаза формируются язвы. Также они могут образовываться на роговой оболочке. В этом случае бленнорею сопровождают следующие внешние проявления:
- тусклость роговицы, наличие на ней мутного серовато-желтого налета (инфильтрата);
- видимое нарушение целостности роговицы в форме округлой язвы с гнойным отделяемым на дне;
- наличие округлых, сливающихся друг с другом язв на конъюнктиве.
После преодоления острой формы при бленнорее осложненного типа язвы эпителизируются: по краям образуется валик здорового эпителия, дно очищается от экссудата. После заживления дефектов на их месте остаются рубцы. На роговице они выглядят как мутные пятна. В самых сложных случаях бленнореи на месте рубца возникает грубая лейкома, известная также как бельмо.
Интенсивность симптоматики при бленнорее зависит от формы заболевания. Так, бленнорея новорожденных поражает оба глаза в 97% случаев и протекает легче, чем у взрослых. При гонококковой форме бленнореи у 80% взрослых поражается сначала один глаз, а затем инфекция проявляется на втором. Только у 20% взрослых инфицированным оказывается один глаз.
По статистике, бленнореи гонококковые всегда протекают тяжелее и чаще осложняются распространением на внутренние структуры глаза. Сочетание гонококкового и хламидиозного поражения часто сопровождается бактериальными отитами, пневмонией и лимфаденитом.
Диагностика
Как правило, внешние признаки гнойного конъюнктивита всегда рождают подозрение на гонобленнорею, однако для подтверждения диагноза этого недостаточно. Чтобы установить причину гнойного процесса, необходимо провести лабораторное исследование отделяемого. Чаще всего используют следующие тесты:
- бакпосев на флору и гонорею;
- ПЦР-анализ на гонорею и хламидии (если при бленнорее исследуется ребенок, анализ делают и родителям);
- ИФА крови на определение антител к разным видам возбудителей, включая гонококк и хламидии.
Важно: для профилактики распространения инфекции при бленнорее во время осмотра пациента врач обязан использовать индивидуальные средства защиты — перчатки, маску, очки или экран. После забора материалов для анализа ИСЗ необходимо сразу снять и утилизировать.
До подтверждения гонококкового происхождения воспаления при любой форме бленнореи проводят осмотр роговицы и глубоких структур глаза, чтобы исключить или подтвердить их поражение. Для этого используют:
- биомикроскопию глаза, в ходе которой врач осматривает переднюю камеру глаза, хрусталик и роговицу с помощью щелевой лампы;
- флюоресцеиновую инстилляционную пробу с применением специальных красителей, визуально выделяющих поврежденные участки роговицы;
- диафаноскопию, которая позволяет выявить изменение прозрачности стекловидного тела вследствие проникновения патогенов.
Помимо установления степени повреждения структур глаза и источника воспаления, диагностика бленнореи должна исключить такие офтальмопатологии, как болезнь Рейтера, трахома глаза, герпетический или аденовирусный конъюнктивит.
Методы лечения бленнореи глаз
У большинства пациентов лечение бленнореи проводится с участием нескольких специалистов: офтальмолога, дерматовенеролога, педиатра, если диагноз бленнореи поставлен ребенку. Основная цель терапии — элиминация (ликвидация) возбудителя и предупреждение распространения воспаления на внутренние структуры глаза, купирование основных симптомов заболевания, профилактика распространения инфекции.
Классическая схема борьбы с бленнореей состоит из нескольких типов процедур:
- Промывание глаз для удаления гнойного отделяемого и уменьшения активности патогенов. Процедуру рекомендуется повторять каждые два часа. Применяемые препараты: раствор марганцовки, фурацилина, хлоргексидина. Использовать нужно средства с минимальной концентрацией активных компонентов. Также допускается применение физраствора.
- Локальное нанесение антибиотиков и антисептиков, противовоспалительных средств. После промывания и удаления основной массы гноя с конъюнктивы проводят инстилляцию капель Левофлоксацин или Ципрофлоксацин. Местное лечение бленнореи дополняют НПВС, облегчающих симптомы, — раствором Диклофенака, Ибупрофена. При сильном зуде, жжении, раздражении после применения капель врач дополнительно назначает раствор Дексаметазон для уменьшения аллергических реакций. Повторяют процедуру до 6 раз в день.
- Локальное нанесение препаратов, восстанавливающих слизистые оболочки и роговицу. Как правило, при терапии бленнореи назначают жирные мази с противомикробным действием: Тетрациклин, Декса-Гентамицин, Эритромицин, Колбиоцин. Их закладывают за веко на ночь, что препятствует подсыханию гнойных выделений. При сильном отеке век могут дополнительно назначить гидрокортизоновую мазь.
- Прием системных антибиотиков. Проводят лечение бленнореи с применением противомикробных препаратов, активных в отношении гонококков, а при негонококковой бленнорее подбирают препараты с учетом обнаруженных возбудителей и их чувствительности. При легкой степени бленнореи достаточно приема таблеток Тетрациклина, Амоксициллина, Метронидазола, а при осложненной назначают курс инъекций сульфаниламидных препаратов Сульфален, Зинаприм, Ко-Тримоксазол. Эти средства применяют для терапии бленнореи ежедневно курсом от 5 инъекций в индивидуально подобранной дозировке.
В среднем лечение бленнореи длится от 10 до 14 дней, окончательные сроки зависят от тяжести заболевания. Считается, что гонобленнорея новорожденных требует более долгой терапии, чтобы избежать перехода процесса в хроническую форму и не нанести вред организму малыша большими дозами антибиотиков. Длительное лечение показано и при осложненных формах бленнореи у возрастных пациентов.
Независимо от тяжести симптомов и длительности курса терапии, бленнорея новорожденных и возрастных пациентов проводится с дополнительным включением в курс пребиотиков: Лактулоза, Нормазе, Лактусан С, Пробифор, Бификол. Эти средства помогают восстановить здоровую микрофлору кишечника после приема антибиотиков.
Полное устранение бленнореи подтверждается при отсутствии следов возбудителей в мазке с конъюнктивы, а также при отрицательном результате ПЦР или ИФА. Исследования проводят сразу после окончания курса, повторяют спустя 1-2 месяца.
По статистике, в 90% случаев бленнорея не угрожает зрению, если вовремя выявить возбудителя и пройти полный курс терапии. Наиболее опасной в этом плане считается инициированная гонококками бленнорея взрослых и детей первого года жизни. Даже при своевременной диагностике и лечении она чаще дает осложнения.
Профилактика бленнореи
Для предупреждения бленнореи у детей первого года жизни достаточно регулярного обследования женщины на ИППП до зачатия и в течение гестации, а также своевременной терапии неспецифических мочеполовых воспалений: уретрита, кольпита, бартолинита.
Так как у взрослых бленнорея часто является следствием занесения инфекции на глаза с половых органов, для профилактики им рекомендуется лечение ИППП и комплекс мер личной гигиены:
- использование отдельных полотенец для лица, рук и тела;
- отказ от приема ванной до полного устранения симптомов ЗППП;
- использование барьерных контрацептивов.
Не рекомендуется самостоятельно бороться с конъюнктивитом, если на слизистых оболочках глаза виден гной.

Кандидат медицинских наук, ведущий офтальмохирург. Научный сотрудник ФГБНУ «НИИГБ им. М.М. Краснова».


