Под названием макулодистрофия сетчатки (сокращенно МДС) в офтальмологии понимают не одну патологию, а обширную группу заболеваний, сопровождающихся нарушением центрального зрения. Главной причиной недуга служит ишемия центральной части сетчатки, которая известна в медицине как макула. Существует несколько разновидностей и форм макулярной дистрофии сетчатки глаза, однако симптоматически они почти не отличаются друг от друга.
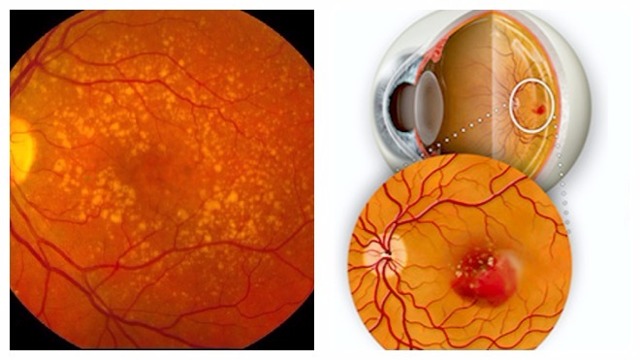
Что такое макулодистрофия сетчатки глаза
Макулодистрофия — классический вариант дистрофических изменений на центральной части сетчатки, суть которой состоит в недостаточном притоке обогащенной кислородом крови. В результате окружающие ткани не дополучают питательные вещества, необходимые для восстановления, и начинают постепенно атрофироваться.
Отличительная особенность болезни — формирование в макулярной области желтого пятна. Оно состоит из отмерших колбочек, наполненных желтым пигментом. На начальном этапе развития макулодистрофии сетчатки такое пятно наблюдается на одном глазу, а по мере его прогрессирования такой же патологический очаг формируется в другом.
Полезно знать! Диагностируется МДС преимущественно у пациентов зрелого и преклонного возраста, как и другие последствия недостаточности сосудов. Около 2-3% больных — молодые люди. Оно одинаково распространено среди европейских женщин и мужчин, а среди африканцев макулярная дистрофия сетчатки встречается редко.
Для заболевания характерно слабое прогрессирование с почти полным отсутствием симптоматики. Именно поэтому обнаруживается МДС случайно и уже на поздних стадиях, когда восстановить остроту зрения не в силах даже опытные, владеющие современными методами терапии врачи. Любая степень дистрофического процесса в макулярной области гарантирует получение инвалидности по зрению, так как полноценно жить и трудиться с помутнением в средней части поля зрения проблематично.
Причины
Несмотря на развитие медицины офтальмологам до сих пор неизвестны точные причины возникновения макулодистрофии сетчатки глаза. Судя по результатам многочисленных исследований, природа заболевания связана с возрастными изменениями сосудов. Кровеносная система человека с годами становится хрупкой, капилляры, снабжающие сетчатку, истончаются и разрушаются. Часть из них прекращает выполнять функции в результате закупорки тромбами или холестерином. На фоне этого и возникает ишемия, а затем МДС.
Спровоцировать развитие заболевания могут многие факторы:
- дефицит витаминов и минеральных веществ, особенно калия, цинка, кальция, каротиноидов, ретинола, аскорбиновой и никотиновой кислоты;
- избыточное поступление в организм насыщенных жиров и жирных кислот, оседающих на стенках сосудов и замедляющих кровоток;
- курение табака и алкоголизм, вызывающие ослабление всей сосудистой системы;
- неизлечимые вирусные заболевания — цитомегаловирус, вирус папилломы и другие.
Также ученые склонны считать макулодистрофию следствием генетической предрасположенности к сосудистым аномалиям. По статистике, у 20% пациентов с таким диагнозом среди родственников были страдающие этим недугом.
Симптомы
Клинически макулодистрофия сетчатки глаза проявляется только на поздних стадиях. Для нее характерны следующие симптомы:
- искажение картинки в центральной части;
- периодическое искривление прямых линий (может восприниматься как галлюцинация — извивающиеся фонарные столбы и т. п.);
- затруднения в работе с предметами, расположенными прямо перед глазами — утрата способности читать и писать, считать деньги, заниматься различными видами рукоделия;
- ухудшение остроты зрения в сумерках;
- появление дефектов в виде пятен и штрихов в центральной части поля зрения.
Перечисленные признаки МДС сначала проявляются слабо и только на одном глазу, из-за чего болезнь игнорируется. Практически вся нагрузка ложится на здоровый глаз, в результате чего возникает его переутомление. Оно может сопровождаться дополнительными симптомами:
- головными болями;
- синдромом сухого глаза или слезотечением;
- повышенной утомляемостью.
Только после вовлечения в патологический процесс второго глаза пациент начинает по-настоящему испытывать проблемы со зрением и обращается за помощью к врачу.
Классификация
Официальная классификация выделяет две формы заболевания:
- Сухая. Для заболевания характерно медленное прогрессирование и отсутствие отека сетчатки. Кровеносные сосуды в области новообразования отсутствуют, сетчатка полностью атрофирована и истончена, то есть «высушена». Эта форма успешно лечится при своевременном выявлении.
- Влажная. Для заболевания характерно стремительное прогрессирование. Название формы объясняется тем, что под желтым пятном формируются сплетения капилляров, через которые в сетчатку выделяется жидкость. В результате она отекает и сдавливает внутриглазные структуры, провоцируя многочисленные осложнения.
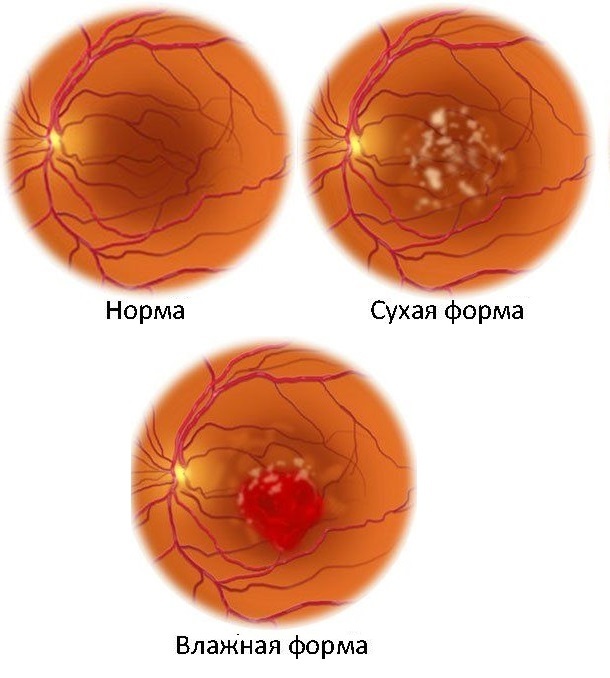
Полезно знать! Влажная форма макулодистрофии сетчатки глаза считается наиболее агрессивной и опасной для больного, так как она очень быстро лишает человека зрения и почти не поддается лечению.
В офтальмологии существует устоявшаяся классификация сухой макулодистрофии сетчатки. Различают несколько стадий заболевания:
- начальную, при которой патология не проявляется клинически, но в макулярной области уже появляется друз, то есть небольшое пятно желтого цвета;
- промежуточную, при которой изменения центральной части глазного дна хорошо видны при плановом осмотре у офтальмолога, а пациент уже испытывает комплекс негативных изменений зрения;
- выраженную, при которой снижение зрения достигает пиковых значений, темное пятно в поле зрения закрывает большую часть воспринимаемой картинки.
В большинстве случаев мокрая форма болезни сразу диагностируется как последняя стадия и расценивается врачами как запущенная форма сухой макулярной дистрофии.
Диагностика
Для диагностики дистрофии в области макулы используют стандартные офтальмологические методы:
- осмотр глазного дна на предмет визуальных признаков патологии;
- тест Амслера, который помогает установить выпадение центральной части зрительного поля на одном глазу;
- периметрия — исследование полей зрения;
- рефрактометрия — исследование на предмет сопутствующих зрительных нарушений (близорукости, дальнозоркости и т. д.);
- визометрия — измерение остроты зрения;
- ангиография сосудов глаза — рентгенографический метод диагностики, с помощью которого врач выявляет непроходимость сосудов при сухой макулодистрофии и сплетения вновь сформированных капилляров при мокрой.
При наличии возможностей проводят более современные лучевые исследования: УЗИ, КТ или МРТ глаз. эти методики помогают подтвердить диагноз, а также понять механизм его возникновения.
Методы лечения
Специфическое лечение макулодистрофии сетчатки не разработано до сих пор, так как врачи не владеют полной информацией о механизме возникновения и причине заболевания. Единственное, что они могут предпринять для устранения проблем со зрением или сдерживания болезни, — поддерживать достаточный уровень кровоснабжения сетчатки и стимулировать ее регенерацию. Для этого используется комплекс консервативных методов терапии, современные малотравматичные и хирургические вмешательства.
Для лечения сухой формы МДС используются медикаментозные средства:
- глазные капли и инъекции с каротиноидами (лютеином и зеаксантином);
- витаминно-минеральные комплексы с никотиновой кислотой, аскорбиновой кислотой, каротиноидами, цинком и кальцием, полифенолами и другими соединениями;
- пероральные препараты, содержащие лютеин, — Оптикс Форте, ОкувайтЛютеин, Супероптик и другие;
- укрепляющие сетчатку средства локального действия — Эмоксипин, Куспавит и их аналоги.
Важно! Местные и системные витаминизированные средства с содержанием некоторых антиоксидантов (бета-каротинов) имеют серьезные противопоказания, а у курильщиков могут спровоцировать рак легких. Поэтому их можно использовать только после консультации с врачом.
Влажная макулодистрофия сетчатки лечится гораздо сложнее, так как, помимо поддержания кровоснабжения сетчатки, предстоит снимать отечность, стимулировать регенерацию тканей и сдерживать распространение патологических пятен. Основу медикаментозной терапии при этой форме болезни составляют:
- витаминные комплексы с тиамином и каротиноидами, пиридоксином и цианокобаламином внутримышечно для укрепления сетчатки;
- внутриглазные инъекции токоферола и метилэтилпиридинола для защиты сетчатки от разрушения;
- прием Фуросемида и других дегидратантов курсами для устранения отека макулы;
- препараты на основе гепарина для устранения экссудата и кровоизлияний;
- препараты для сдерживания роста сосудов — Луцентис, Эйла и их аналоги.
Сократить сосудистые разрастания помогает лазерная стимуляция сетчатки. В процессе процедуры врач точечно прогревает патологический участок, запуская процесс фагоцитарной активности эпителиальных клеток пигментного слоя. Они поглощают продукты распада нейрорецепторов и помогают антиоксидантам достигать клетки-мишени. Разрушить сосудистые новообразования в макуле помогают и другие прогрессивные малотравматичные операции: фотодинамическая или лазерная деструкция, инъекции вазосклерозирующих препаратов.
Важная роль в терапии любой формы и стадии ВМД играет диета. Специфического рациона для такой патологии нет, однако офтальмологи отмечают важность включения в рацион продуктов, содержащих полезные для сетчатки и кровеносной системы вещества:
- морскую рыбу, водоросли и морепродукты как источник омега-3 кислот, йода и железа, антиоксидантов;
- зеленые овощи и травы как источник витаминов и минералов;
- черные и синие ягоды и плоды как источник ликопина, каротина и аскорбиновой кислоты;
- цитрусовые, фрукты и лесные ягоды как источник незаменимых аминокислот, минералов и витаминов.
Для поддержания здоровья сосудистой системы необходимо отказаться от курения и приема алкоголя, а также сократить употребление твердых животных жиров и продуктов, богатых холестерином.